Tytuł powyższy, aczkolwiek ładny, może być odrobinę mylący. Meningokoki (Neisseria meningitidis), główni bohaterowie dzisiejszej notki, nie są jedyną bakterią powodującą zapalenie opon mózgowych. Wręcz przeciwnie, takich drobnoustrojów jest całe mnóstwo i właściwie każdy z nich zasługuje na osobny tekst. Poza tym sam meningokok powoduje również inne objawy chorobowe, nie tylko zapalenie opon, choć z wyjątkiem jednego dzieje się tak niezwykle rzadko. I’ll animal to you, zwierzę się jednak Wam, Drogie i Drodzy, że tytuł, kiedy już się przyczepił, nie chciał się za nic odczepić. Co ważniejsze jednak, meningokoki to zdecydowanie jeden z najważniejszych czynników zapalenia opon (stąd i nazwa: dwoinka zapalenia opon mózgowo-rdzeniowych), a także sepsy, czyli w ogóle bardzo niebezpieczna bakteria powodująca bardzo niebezpieczne inwazyjne zakażenie, o której warto wspomnieć dwa słowa.
Znana od XIX wieku i od dawna budząca zaniepokojenie, wygląda dość niepozornie i sprawia zgoła niewinne wrażenie: okrąglutka Gram-ujemna dwoinka, z przytulonymi do siebie komórkami w kształcie ziarenek kawy, otoczonymi polisacharydową otoczką. W dodatku lubi ludzi – jej naturalnym miejscem bytowania są błony śluzowe ludzkiego nosa i gardła, a także, choć rzadko, układu moczowo-płciowego oraz odbytu. Nosicielami bakterii jest około 5-10% dorosłych (liczba ta jednak rośnie nawet do 80% w „zamkniętych” środowiskach: akademiki, koszary).

(Neisseria meningitidis, fotki stąd, stąd i stąd)
Otoczka bakteryjna sprawia między innymi, że bakterie sa zjadliwe i powodują inwazyjne zakażenia, gdyż jednym z jej zadań jest ochrona przed obronnymi mechanizmami organizmu gospodarza. Na podstawie budowy otoczki podzielono meningokoki na 12 różnych grup serologicznych, z których najważniejsze, powodujące najwięcej zachowań to: A, B, C, W-135 i Y. Zakażenia meningokokowe mogą być sporadyczne, ale mogą również występować w postaci epidemii, za które odpowiadają przede wszystkim serogrupy A, C i W-135. W Polsce chorobę meningokokową powodują głównie grupy B i C. Warto jednak pamiętać, że na przestrzeni lat epidemiologia zmieniała się, na co wpływ miały między innymi szczepionki.
Do niedawna dysponowaliśmy szczepionkami, które chroniły przed zakażeniami grup A, C, W-135 i Y (niektóre tylko przed A i C). Szczepionki te są i były bardzo skuteczne – normalnie sam polisacharyd (bo to on jest w szczepionce) nie jest zbyt silnym antygenem, ale dzięki połączeniu z białkiem nośnikowym wywołuje zdecydowaną reakcję układu odpornościowego. Szczepionkę w związku z tym można stosować już u dzieci powyżej 2. miesiąca życia, zapewnia ona też długotrwałą odporność. Dopuszczone do użytku praparaty są bezpieczne i w ogromnej większości wywołują tylko łagodne i przejściowe efekty uboczne.
Wpływ szczepień przeciw Neisseria meningitidis grupy C na liczbę przypadków choroby spowodowanej zakażeniem tym drobnoustrojem w Anglii i Walii w latach 1997-2009. Jak widać, szczepienia mają zasadniczy wpływ na liczbę zakażeń danym drobnoustrojem. Przed wprowadzeniem szczepień bakterie powodowały charakterystyczne cykliczne infekcje. Po wprowadzeniu, kiedy to nie zmieniły się warunki bytowania ludzi czy inne czynniki, znacząco zmniejszyła się liczba przypadków powodowanych przez grupę, przeciwko której istniała szczepionka (grupę C), podczas gdy liczba zachorowań wywołanych przez grupę B utrzymywała się na dawnym poziomie (stąd)
W tej chwili istnieje już długo oczekiwana szczepionka chroniąca również przed serogrupą B. Zarejestrowano ją do użytku w Europie w styczniu 2013 roku. Oceny jej skuteczności nadal trwają, stąd nie stosuje się jej w każdym kraju. W USA, gdzie na razie nie jest zarejestrowana, FDA wydało specjalną zgodę na jej użycie na Uniwersytecie Princeton, gdzie w zeszłym roku miały miejsce zachorowania wśród studentów.
Meningokoki przenoszą się od człowieka do człowieka drogą kropelkową przez wydzielinę błon śluzowych oraz przez bliskie kontakty. Niezbyt bezpieczne z tego punktu widzenia może być chociażby dzielenie się jedzeniem – za moich czasów, których oczywiście nie pamietają już nawet starożytni Czechosłowacy, mówiło się w szkole: „daj gryza” celem uszczknięcia odrobiny śniadania od koleżanki lub kolegi. Nie wiem, czy nadal tak się mówi, ale samo dawanie gryza nadal nie jest najlepszym pomysłem. Choroba może także wystąpić u dotychczas zdrowego nosiciela. Dokładne mechanizmy nie są dotąd poznane, wiadomo jednak, że rolę odgrywają tu nie tylko czynniki zjadliwości bakterii, ale też odporność bierna i czynna organizmu człowieka, jak i skłonności genetyczne.
Pierwsze objawy inwazyjnej choroby meningokokowej występują zazwyczaj w ciągu 1 do 14 dni po zarażeniu. Objawy kliniczne mogą mieć szeroki zakres: od łagodnych grypopodobnych do zapalenia opon mózgowych i do sepsy. Warto jednak pamiętać, że czasem nawet początkowo niegroźnie wyglądające symptomy w ciągu kilku godzin rozwijają się w pełnoobjawowe, bardzo ciężkie zakażenie, zakończone niewydolnością wielu narządów oraz zgonem pacjenta. Ponownie, ogromną rolę w tym procesie odgrywają czynniki i ze strony bakterii, i ze strony osoby zakażonej.
Charakterystyczną postacią infekcji N. meningitidis jest zapalenie opon mózgowo-rdzeniowych, występujące u 30-60% pacjentów. Klasyczne objawy, jak bóle głowy, sztywność karku, nadwrażliwość na światło, gorączka, wymioty, objawy oponowe (Kerniga, Brudzińskiego) występują na ogół u pacjentów powyżej 2. roku życia. U młodszych dzieci mamy do czynienia raczej z drażliwością, niechęcią do jedzenia i nieustającym płaczem (u noworodków i niemowląt obserwujemy także wypukłe ciemiączko). Narastające ciśnienie śródczaszkowe prowadzić może do wgłobienia mózgu i zgonu. Śmiertelność meningokokowego zapalenia opon szacowana jest na 5-18%.
U 20-30% pacjentów dochodzi do sepsy. Na skutek rozprzestrzenienia się bakterii po całym organizmie (drogą krwi) i obecności endotoksyny miejsce ma gwałtowna odpowiedź układu immunologicznego. Wynikiem tych zdarzeń jest powstawanie charakterystycznej wybroczynowej wysypki (u nawet 80% chorych – na zdjęciu poniżej),

(Zdjęcie: http://www.meningitisnow.org/)
obniżenie ciśnienia krwi, zniszczenie nabłonka naczyń krwionośnych, nieprawidłowości podczas kurczenia się i rozkurczania naczyń, wreszcie zespół DIC (rozsianego wykrzepiania wewnątrznaczyniowego), poważne zaburzenia akcji serca, co w sumie prowadzi do niewydolności wielu narządów i śmierci. Najcięższą postacią sepsy meningokokowej jest zespół Waterhouse’a-Friderichsena. U 10-20% dzieci z sepsą meningokokową (choć także u dorosłych) pojawić się może purpura fulminans – poważne i często śmiertelne schorzenie.
Dzięki wczesnemu rozpoznawaniu oraz odpowiedniej antybiotykoterapii śmiertelność opisywanej sepsy zmalała w ciągu ostatnich lat do 5-20% (z 40% w latach dziewięćdziesiątych XX w.)

(Zdjęcie z pierwszej cytowanej publikacji)
Dziwicie się zatem, że wszelkie WHO, CDC i kto tam jeszcze marudzą, żeby się szczepić i szczepić dzieci? A to jeszcze nie wszystko. Bowiem śmiertelność śmiertelnością, ale osoby, które przeżyły inwazyjną chorobę meningokokową, często mają rozmaite utrudniające życie powikłania: zdarza się uszkodzenie słuchu i wzroku, drgawki, zaburzenia motoryczne oraz ubytki neurologiczne, a także przewlekły ból oraz amputacje kończyn na skutek zgorzeli po infekcji. Tak na przykład wygląda czteromiesięczna dziewczynka z gangreną na skutek zakażenia N. meningitidis:

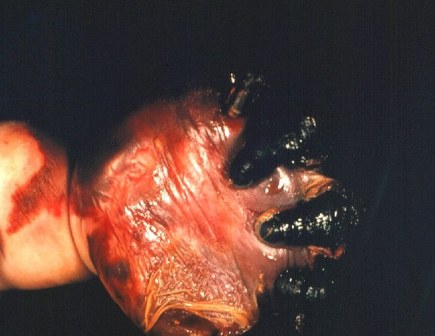

(Zdjęcia: CDC)
Warto również zapoznać się z historią dzielnej Amy Purdy, aktorki i sportsmenki, która wskutek zakażenia straciła obie nogi poniżej kolan, obie nerki i śledzionę, a także z historiami innych chorych: http://www.nmaus.org/programs/education_initiative/
Naturalnie, szybka reakcja na złe samopoczucie, szybkie rozpoznanie i natychmiastowe włączenie szpitalnego leczenia antybiotykami jest bardzo istotne. Ale ponieważ inwazyjna choroba meningokokowa jest tak groźna, przebiegająca piorunująco i nadal często śmiertelna, i ponieważ zwłaszcza początkowe objawy są niezbyt specyficzne i mylone z zakażeniem wirusowym, i ponieważ nawet jeśli istnieją testy, które pozwalają rozpoznać chorobę (np. tzw. test szklanki na zdjęciu niżej – po przyciśnięciu boku szklanki do wysypki krwotocznej, wysypka ta nie blednie, co jest charakterystyczne dla N. meningitidis), to rozpoznanie takie przychodzi jednak za późno i nigdy nie należy na nie czekać –

(Zdjęcie stąd)
– wszystko to sprawia, że niniejszym czuję się Katonem i powtarzać będę do znudzenia (za specjalistami zresztą): Ceterum censeo szczepionkas utendas esse (dzięki, kochana Synafio). W tym wypadku dotyczy to szczepionek przeciw meningokokom, ale hasło da się zastosować i przy innych okazjach.
Notkę niniejszą, a także całego blogaska polubić można na fejsbuku: Sporothrix. Thanks from the mountain!
Literatura:
1. Pace, D., & Pollard, A. (2012). Meningococcal disease: Clinical presentation and sequelae Vaccine, 30 DOI: 10.1016/j.vaccine.2011.12.062
2. Campsall, P., Laupland, K., & Niven, D. (2013). Severe Meningococcal Infection Critical Care Clinics, 29 (3), 393-409 DOI: 10.1016/j.ccc.2013.03.001
3. Cohn, A., & Harrison, L. (2013). Meningococcal Vaccines: Current Issues and Future Strategies Drugs, 73 (11), 1147-1155 DOI: 10.1007/s40265-013-0079-2


O Boże…
Trzeba to pokazywać każdemu antyszczepionkowcowi. Można też łączyć z okładaniem nachajem po gołych plecach.
Drobniutkie czepialstwo do drobnego false friend:
Kompleksy nazywane w języku angielskim barracks po polsku nazywają się koszary :-)
Och, no pewnie że tak. Już poprawiam. Wprawdzie chyba czytałam military camps, ale to tym bardziej. Dzięki :)